Ernia del disco lombare
La definizione di “ernia” si associa ad un tessuto che lascia la sua sede di origine e che migra in un altro distretto. La fuoriuscita di materiale discale, solitamente il nucleo migra attraverso una fissurazione sull’anello discale e va a comprimere i nervi della colonna vertebrale circostanti.
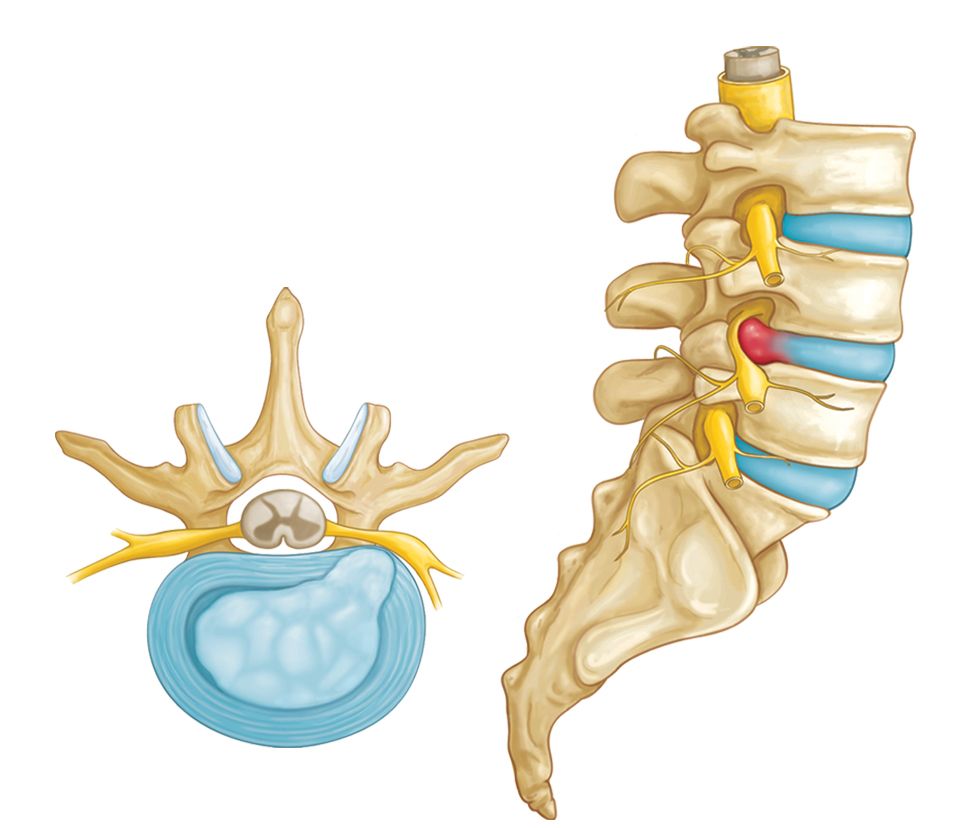
COSA SUCCEDE
I tessuti presenti tra le ossa della colonna vertebrale sono chiamati “dischi intervertebrali” e sono composti da una porzione centrale a consistenza più molle e gelatinosa, il nucleo polposo, e da un rivestimento esterno, l’anello fibroso. Il disco intervertebrale forma un’articolazione tra le ossa presenti nella colonna vertebrale, consentendone il movimento. Quando il rivestimento esterno del disco si rompe, il nucleo polposo può fuoriuscire dalla propria sede causando un’erniazione del disco.
CAUSE
Con il passare degli anni, i dischi della colonna vertebrale possono perdere flessibilità ed elasticità. I legamenti che circondano il disco diventano fragili e possono lacerarsi più facilmente. Un’ernia del disco può comprimere i nervi spinali circostanti (radiculopatia) o il midollo spinale (mielopatia), causando sintomi dolorosi.
SINTOMI DELL’ERNIA DEL DISCO LOMBARE
Il principale disturbo che si avverte in caso di ernia discale nella colonna vertebrale è un dolore acuto e tagliente dalla zona lombare ad estensione fino alla gamba. In alcuni casi, possono essersi verificati in precedenza episodi di dolore localizzato, che parte dalla colonna vertebrale e prosegue fino all’arto inferiore a cui è deputato il nervo coinvolto.
Il dolore viene, in genere, descritto come intenso e acuto e spesso peggiora quando raggiunge l’arto inferiore interessato. L’insorgenza del dolore per via di un’ernia discale può verificarsi improvvisamente o può essere preceduta da una sensazione di rottura o di scatto a livello della colonna vertebrale.
PERCHE’ SUCCEDE
L’invecchiamento e il deterioramento della colonna vertebrale possono aumentare le probabilità che si sviluppi un’ernia del disco, che può essere causata anche da un’eccessiva attività fisica o da una lesione della colonna.
COME FAREMO LA DIAGNOSI
La diagnosi di ernia del disco inizia con l’esame obiettivo completo della colonna vertebrale, delle braccia e degli arti inferiori. Esamineremo la colonna vertebrale osservando la flessibilità, l’ampiezza dei movimenti e segni che suggeriscano un danneggiamento delle radici nervose o del midollo spinale a causa di un’ernia del disco. Mi dovrete descrivere dettagliatamente sintomi come dolore, intorpidimento, formicolio e debolezza.
ESAMI DIAGNOSTICI
- RMN colonna lombosacrale
- RX colonna lombare
- Elettromiografia degli arti inferiori
TRATTAMENTO
Il trattamento dipende dalla gravita’ dei sintomi e dalla evoluzione degli stessi dopo l’adozione di una corretta terapia analgesica e antinfiammatoria. Le opzioni ad oggi sono svariate e devono essere inserite in un percorso terapeutico individualizzato.
- Terapia medica.
- Fisiokinesioterapia.
- Infiltrazioni radicolari.
- Infiltrazioni peridurali.
- Discolisi laser.
- Interventi chirurgici mini invasivi.